原发性鼻腔淋巴瘤
概述:原发性鼻腔淋巴瘤较少见,是非霍奇金淋巴瘤的一种类型。原发鼻腔的NHL在病理、临床、治疗和预后方面与原发韦氏环的NHL不同,预后较差,但早期病例选择合适的治疗,能够获得长期生存。
 流行病学
流行病学
流行病学:中国、日本和南美发病率较高,占全部淋巴瘤的2.2%~10%,欧美极少见,约占0.17%~1.5%。高发年龄45~60岁,男女之比约为2∶1。
 病因
病因
病因:鼻腔NHL的发生与EB病毒感染有关,EBV可广泛感染B细胞,用原位杂交的方法发现EBV也可感染鼻腔的外周T细胞,而其他部位的T细胞极少被感染,原因还不清楚。
 发病机制
发病机制
发病机制:原发于鼻腔的NHL主要有T/NK细胞、T细胞和B细胞来源,我国以T/NK细胞和T细胞来源多见,西方则以B细胞来源较多见。1998年香港的一组报道,113例患者中T/NK细胞占45.1%,T细胞占21.3%,B细胞占33.6%。T/NK细胞与其他两型组织学有所区别,早期病灶表现为不典型细胞散在、不均一分布,肿瘤为多形性中、大细胞,常有显著的细胞核,大细胞核仁明显,可见吞噬细胞,呈血管中心性生长,可见血管浸润和破坏,进展后常有炎性背景,75%可见带状、小片状坏死,退变细胞常见,肿瘤性淋巴细胞难以辨认。免疫组化,CD2 CD7 ,CD3及TCR的α、β、γ、δ蛋白常有丢失,常有NK细胞相关标记CD56 CD16 。
 临床表现
临床表现
临床表现:常见症状依次为进行性鼻塞、鼻出血、流涕、反复感染、面部肿胀,颈淋巴结肿大,感染后有脓性分泌物,常有恶臭。原发部位常在下鼻甲,易侵及中隔、对侧及邻近结构如筛窦、同侧上颌窦和鼻咽,进一步可侵犯到口腔、喉、颅底、眼眶和脑神经。
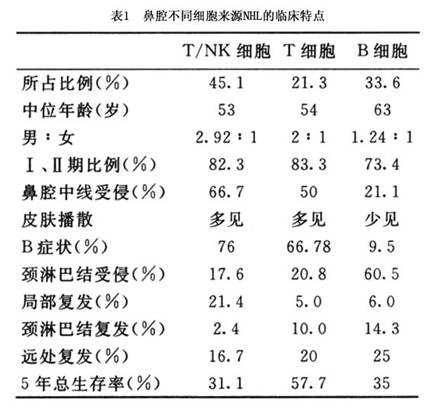
3种不同细胞来源的鼻腔NHL临床特征有所区别,T/NK细胞来源的男性比例高,单纯鼻腔受侵多,易播散到皮肤,化疗不敏感,预后差,中位生存12.5个月,表中按细胞来源总结比较了香港113例病人的临床特点(表1)。
Ann Arbor分期不能很准确的反映鼻腔NHL的预后,按照Ann Arbor分期,鼻腔的NHL多为ⅠE或ⅡE,而同样是ⅠE期的病例侵犯范围不同,预后差别很大,因而很多学者建议将ⅠE期分为局限ⅠE期和超腔ⅠE期,局限ⅠE期指病变局限于鼻腔,原发灶未侵及临近结构和器官;超腔ⅠE期指肿瘤侵犯临近结构或器官,但无淋巴结和远处器官受侵。两组生存率有显著差别,预后明显不同,局限Ⅰ期和超腔Ⅰ期5年OS分别为90%和57%(P<0.001)。
美国癌症联合会(AJCC)提出的鼻和鼻咽淋巴瘤TNM分期(表2),也能较好地反映预后,5年DFS,T1、T2者为89%,T3、T4者为25%,有明显差异。
 并发症
并发症
 实验室检查
实验室检查
实验室检查:
1.外周血 一般无变化。如感染时可白细胞总数及中性粒细胞增高。
2.骨髓象 可正常。
3.病理活检 可确诊。
 其他辅助检查
其他辅助检查
其他辅助检查:CT、MRI可见到软组织肿胀、骨质破坏,有助于了解病变范围,帮助分期。
 诊断
诊断
 鉴别诊断
鉴别诊断
鉴别诊断:本病需与鼻腔的继发性淋巴瘤、浆细胞瘤、Burkitts淋巴瘤、鼻咽癌有反应性淋巴样浸润相鉴别。
局部病变需与中线肉芽肿鉴别,后者进展慢,有溃疡、骨及软组织破坏。全身症状多见,包括发热、盗汗、消瘦。
 治疗
治疗
治疗:鼻腔NHL对化疗不敏感。对常规化疗药物的抗拒可能与p53基因表达和多药耐药基因表达有关。1995年香港Liang R等报道100例,5年生存率Ⅰ期66%,Ⅱ期33%,Ⅲ、Ⅳ期9%,Ⅰ、Ⅱ期采用不同方案治疗:单纯放疗、COPP/CVP化疗联合放疗、CHOP/BACOP/MBACOP化疗联合放疗,5年生存率分别为41%、53%和58%,有显著差异,提示强烈化疗能提高生存率。
目前的观点是对鼻腔NHL局限Ⅰ期者建议行单纯放疗,超腔Ⅰ期者化放疗综合治疗,ⅡE至Ⅳ期者应以化疗为主,辅以原发灶的放疗。放疗剂量50~55Gy,预防量35~45Gy,超腔ⅠE期化疗2~3周期,Ⅱ期4~6周期,化放疗联合应用时,放疗可减量至30~40Gy。
 预后
预后
预后:原发鼻腔NHL的预后不良因素有巨大肿块、晚期、外周T细胞来源,我国的鼻腔NHL外周T细胞多见,易侵及肺和皮肤,单纯放疗效果不好,治疗失败的主要原因为远处器官受侵(表1),故化疗的作用相当重要。综合治疗能改善疗效,疗效与病期关系密切,应根据病变范围选择治疗方案。
 预防
预防
预防:目前暂无相关资料



 流行病学
流行病学
 病因
病因
 发病机制
发病机制
 临床表现
临床表现

 并发症
并发症
 实验室检查
实验室检查
 其他辅助检查
其他辅助检查
 诊断
诊断
 鉴别诊断
鉴别诊断
 治疗
治疗
 预后
预后
 预防
预防